广州管圆线虫脑膜炎案例报道,探讨mNGS技术在感染早期诊断和病程监测中的价值

导读
2022年10月,复旦大学附属儿科医院陆国平教授、闫钢风教授团队在Frontiers in Public Health(IF=6.461)发表一篇病例报道 ,描述了一例由广州管圆线虫所致儿童重症嗜酸性粒细胞增多性脑膜炎的诊疗过程,探讨mNGS技术在管圆线虫感染的早期诊断和病程监测中的价值。
研究背景
广州管圆线虫,又称大鼠肺虫,通过主要宿主(大鼠)和中间宿主(蜗牛和蛞蝓)传播。人类因意外摄入受感染的中间宿主或被污染的生蔬菜而感染。⼴州管圆线⾍是嗜酸性粒细胞性脑膜炎常见的感染原因。
广州管圆线虫嗜酸性粒细胞增多性脑膜炎(Angiostrongylus eosinophilic meningitis,AEM) 主要发生在亚太地区,因全球化和旅行相关暴露已扩散至欧美地区。脑脊液中存在浸润性嗜酸性粒细胞和广州管圆线虫幼虫是主要的病理特征。AEM的潜伏期一般为2周,成年人和儿童的临床表现有所不同,儿童中恶心、呕吐、发热、嗜睡、肌肉抽搐和惊厥的发生率较高。
AEM的诊断主要依靠传统检测方法,如血常规、脑脊液细胞计数、血清学抗体检测、qPCR和MRI等。然而这些技术常因低通量、早期缺乏管圆线虫抗体等局限性导致检出率不理想。此外儿童的非 典型症状可能导致被误诊为病毒性脑膜炎,尤其是患者无明确的寄生虫接触史时。 mNGS是一种新兴的病原学诊断工具,在无预判、全面病原体检测方面优于传统检测方法 。
病例概况
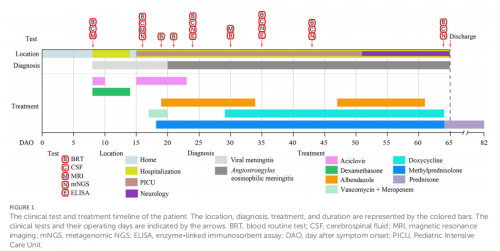
图1 临床检查及治疗时间线
当地医院诊疗过程
男,8岁,2021年2月23日(出现症状后第0天,DAY 0)出现低烧、阵发性头痛、精神疲乏、食欲不振等症状,因症状持续无好转于DAY 8入住当地医院。否认肝炎、肺结核或遗传/代谢性疾病史。入院当天完善临床检查和实验室检查(表1)。血液和脑脊液分析提示白细胞增多,脑电图和脑部MRI存在异常。自身免疫性抗体检测结果为阴性,排除了自身免疫性脑炎的可能。患者被诊断为病毒性脑膜炎,对其进行对症治疗。
儿科医院诊疗过程
入院诊断和治疗:
DAY 15,患者病情恶化,出现意识障碍,对疼痛刺 激无反应,格拉斯哥昏迷评分(GCS) 6分。因病情危重转入复旦大学附属儿科医院PICU。抗病毒治疗后患者病情恶化。了解到患者有蜗牛接触史,为明确病原进一步完善了临床检查和实验室检查(表1)。血白细胞总数和嗜酸性粒细胞明显增高,脑脊液外观浑浊,白细胞和蛋白升高,脑脊液培养阴性,HSV-1 / 2 DNA检测阴性。 同时将脑脊液送检mNGS,检测出22条⼴州管圆线⾍特异性序列。 值得一提的是, mNGS检测到⼴州管圆线⾍早于管圆线虫血清学抗体报告阳性 ,后者分别于DAY 24和DAY 35报告阴性和弱阳性。 同时PCR-Sanger测序也证实了⼴州管圆线⾍的存在。 综上,最终诊断患者为AEM,并启动阿苯达唑和甲强龙的治疗方案。
进一步检查和治疗:
AEM标准治疗后,患者体温有所下降,但仍处于昏迷状态。DAY 24进行了新一轮实验室检查,并取脑脊液送检mNGS。外周血嗜酸性粒细胞和脑脊液白细胞(表1)迅速减少,脑脊液清晰(图2B)。外周血WBC仍然较高, 脑脊液mNGS结果显示仍存在399条 ⼴州管圆线⾍序列 。 基于患者病情严重,邀请传染病科、儿科神经科以及抗生素研究所专家参与MDT会诊。考虑多西环素可用于治疗丝虫感染且患者存在肺部感染,于DAY 29添加了多西环素治疗。DAY30,血常规显示嗜酸性粒细胞趋于正常,GCS 12分。DAY30 撤阿苯达唑,继续使用多西环素和甲强龙。DAY 42,外周血嗜酸性粒细胞略有增加, 脑脊液mNGS仍检测到⼴州管圆线⾍ 374条。 重新使用阿苯达唑治疗,患者症状得到缓解。
转归和预后:
DAY 51,患者体温恢复正常,从PICU转到神经内科继续治疗。 D AY 65, 患者 无神经系统症状,GCS评分为14分, 除外周 血及脑脊 液WBC水平轻度偏高外,其余指标均回归参考范围,遂 出院。 脑脊液mNGS检测结果显示⼴州管圆线⾍序列数下降至35条。 出院后,患者继续服用强的松20天。一年后随访显示患者已完全康复,无任何神经系统后遗症。
表1 住院期间外周血及脑脊液的实验室检查结果
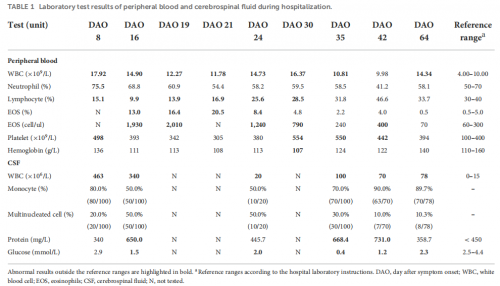
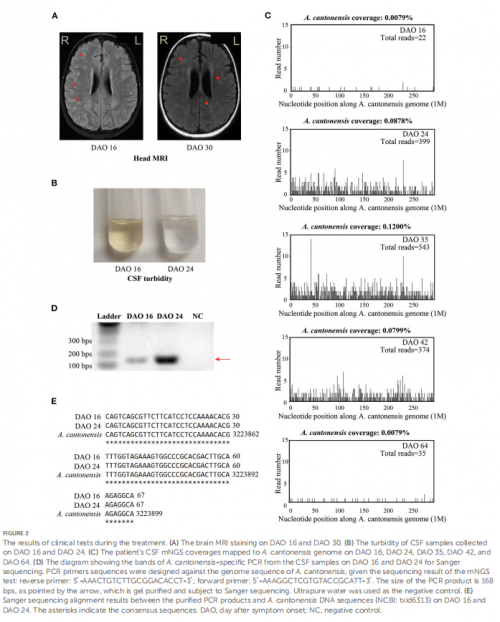
图2 治疗过程中的临床检验结果
总结
1. AEM诊断困难,易造成失明和肢体瘫痪等后遗症,且儿童死亡率高达百分之10,故早期病原诊断和临床及时干预对于AEM的治疗至关重要。
2. 本病例中, mNGS充分展现其快速、准确鉴定病原体的能力,早于血清学抗体检测11天,为启动对症治疗争取时间,并在长达2月余的治疗过程中实时监测病原体变化,为调整抗感染治疗方案提供依据。
3. mNGS联合多学科MDT将为复杂疑难感染的诊疗提供新思路。
该研究使用了迪飞医学mNGS检测技术
参考文献
Gu L, Liu W, Ru M, Lin J, Yu G, Ye J, Zhu ZA, Liu Y, Chen J, Lai G, Wen W. The application of metagenomic next-generation sequencing in diagnosing Chlamydia psittaci pneumonia: a report of five cases. BMC Pulm Med. 2020 Mar 17;20(1):65. doi: 10.1186/s12890-020-1098-x. PMID: 32178660; PMCID: PMC7077129.